- Синдром Брейгеля
- Клиника и течение
- Диагностика
- Лечение
- Случай из практики
- Паралич мимической мускулатуры лица – симптомы и лечение
- Функции лицевого нерва
- Причины развития паралича лицевого нерва:
- Лечение паралича мимической мускулатуры лица
- Операции, проводимые при данном заболевании:
- Аутотрансплантация мышцы (стройная мышца, широчайшая мышца спины)
- Аутотрансплантация мышц (височная мышца).
- Статическая коррекция лица.
- Результаты хирургического лечения паралича мимической мускулатуры лица
- Какие обследования необходимы перед операцией?
- Где проводят хирургическое лечение паралича мимической мускулатуры лица?
Синдром Брейгеля
Ксения Скрыпник рассказывает о лицевой дистонии с картины фламандского художника
Синдром Брейгеля (краниальная дистония, лицевой параспазм, синдром Мейжа) впервые был описан американским неврологом Горацио Вудом в 1887 году. Изучая различные нервные заболевания, он впервые обратил внимание на блефароспазм и оромандибулярную дистонию и описал их симптомы в своей работе «Нервные заболевания и их диагностика». Французский врач Генри Мейж (с именем которого связано одно из названий синдрома) в 1910 году обследовал 10 пациентов, страдающих этим заболеванием, и точно описал возникшие у них симптомы. Наконец, британский врач Чарльз Девид Марсден отметил, что выражения лиц больных, страдающих лицевым параспазмом, напоминают гримасу героя картины «Зевающий» фламандского живописца Питера Брейгеля-Старшего, творившего в 16 веке. По имени живописца синдром и получил свое название [1]
Дистонией называют синдром, характеризующийся постоянными или периодическими сокращениями мышц [2]. Чаще всего такие сокращения возникают спонтанно и могут иметь повторяющийся характер. Генерализованные дистонии (распространяющиеся на различные группы мышц) встречаются с частотой 3 на 100 000 человек, а фокальные формы, затрагивающие только одну часть тела, – 30 на 100 000 [3].
Клиника и течение
Впервые синдром Брейгеля проявляется в 50–60 лет. Женщины страдают этим синдромом в три раза чаще, чем мужчины. Обычно дебют заболевания сопровождается гиперкинезом круговой мышцы глаза (блефароспазмом) с последующей оромандибулярной дистонией – гиперкинезом мышц лица, челюстей, глотки и языка.
Этиология синдрома Брейгеля в настоящий момент неизвестна. Синдром редко возникает у детей, поражая в основном пожилых людей. Возможно, что появление дистонии связано с нарушением баланса основных нейромедиаторов в головном мозге и нарушениями в системе передачи сигналов. Скорее всего, этот дисбаланс обусловлен генетически.
Проявляется лицевой гиперкинез спонтанно – возникают сначала частые моргания, постепенно смыкание век становится всё более длительным. Блефароспазм обычно симметричен – затрагивает сразу оба глаза, но бывают случаи, когда поражается только одна половина лица. Блефароспазм сопровождается покраснением лица, учащением дыхания (диспноэ), корригирующими жестами, возникающими при попытке больного бороться с возникшим симптомом. У одних пациентов отмечается постоянное слезотечение, а другие, наоборот, страдают от повышенной сухости глаз.
Существует ряд парадоксальных кинезий – двигательных активностей, приводящих к снижению проявлений симптомов лицевого параспазма. К ним относятся сосание леденцов, курение. Подавляющее действие оказывают также прием алкоголя, темнота, закрывание одного или обоих глаз.
Обычно пациентам удается обнаружить положение глаз, при котором они ощущают облегчение – симптомы блефароспазма практически пропадают при полуопущенных веках или отведении глазных яблок в крайние положения.
Многие больные, страдающие синдромом Брейгеля(Мейжа), становятся неспособны обслуживать себя самостоятельно из-за возникающей «функциональной слепоты». Возникающий гиперкинез круговых мышц глаза приводит к невозможности нормально видеть, несмотря на то что зрение у таких пациентов не нарушено.
Оромандибулярная дистония – дистония мышц рта – может появиться через несколько лет после манифестации синдрома. Этот промежуток может достигать 20 лет, и некоторые пациенты не доживают до развития генерализованной формы синдрома Брейгеля.
При оромандибулярной дистонии затрагиваются мышцы нижней челюсти, щек, языка, глотки. В редких случаях спазмом поражаются дыхательные и шейные мышцы. Гиперкинез этих мышц приводит к появлению спонтанных гримас, непроизвольным движениям нижней челюсти – открыванию и закрыванию рта, высовыванию языка, кривошеи, которая является последствием спазма шейных мышц.
Прогрессирование заболевания ведет к возникновению нарушений речи – от изменения голоса до полной дизартрии. Также затруднен прием пищи. В большинстве случаев при синдроме Брейгеля оромандибулярная дистония возникает совместно с блефароспазмом. Однако, как указывалось выше, эти гиперкинезы лица могут являться симптомами и иных заболеваний в области неврологии (например, эссенциального тремора), что существенно затрудняет диагностику. Постановка диагноза должна осуществляться с учетом всех симптомов заболевания.
Гораздо реже встречается так называемый «нижний синдром Брейгеля». В этом случае у пациентов развивается дистония мышц нижней части лица, а блефароспазм не возникает вовсе.
В 30–80% случаев у пациентов, страдающих синдромом Брейгеля, развиваются дистонии, затрагивающие другие части тела. Наиболее часто встречается писчий спазм – тоническое напряжение мышц верхних конечностей, дистония глотки и гортани.
Важно, что возникновение и прогрессирование синдрома Брейгеля и сопутствующих симптомов нередко ведет к развитию тревожных состояний и депрессивных расстройств – они встречаются примерно у 20% больных. Возникшие дистонии медленно прогрессируют в течение нескольких лет, после чего состояние пациента стабилизируется. Ремиссии редки и кратковременны.
Диагностика
Несмотря на то, что дистонические расстройства, к которым относится синдром Брейгеля, являются одними из самых распространенных среди нарушений работы двигательной системы, диагноз «дистония» ставится не так уж часто. Это связано с тем, что не существует четких диагностических критериев дистоний. В 2006 году американские неврологи опубликовали ряд характеристик, позволяющих поставить правильный диагноз и не допустить гиподиагностики [4].
- Сокращения одной и той же группы мышц носят повторяющийся характер, а скорость сокращений остается постоянной.
- Гиперкинез стабильно затрагивает одну и более частей тела. При прогрессировании заболевания вовлекаются новые части тела или появляются новые движения.
- Изменение позы пациента может как усилить, так и ослабить гиперкинез.
- Стресс и усталость усиливают проявления дистонии, а отдых и сон – снижают их.
- На фоне гиперкинеза у пациента возникают корригирующие жесты, с помощью которых больной пытается контролировать дистонические явления.
Также в 2006 году в сборнике официальных рекомендаций Европейской федерации неврологических обществ (European Federation of Neurological Societies, EFNS) была опубликована классификация дистоний [5], использование которой, помогает специалистам правильно диагностировать заболевание, отличив его от иных неврологических двигательных расстройств, например тремора или хореи.
Лечение
Для снятия симптомов синдрома Брейгеля применяют нейролептики, холинолитики центрального действия, кроме того, иногда эффективны ГАМК-ергические препараты, изредка препараты L-ДОПЫ, агонисты дофаминовых рецепторов, бета-адреноблокаторы, бензодиазепиновые препараты, карбонат лития. Однако в целом медикаментозное лечение малоэффективно. В последние годы спазмы лицевых мышц лечат ботулотоксином.
Токсин, выделенный из бактерии Clostridium botulinum, блокирует выделение ацетилхолина, воздействуя на холинэргические окончания.
В клинической практике применяется ботулотоксин серотипа А, который приводит к разрушению белка SNAP25, участвующего в формировании синапса и нейро-мышечной передаче сигнала. Препарат ботулотоксина вводится местно, в целевые мышцы, вызывая исчезновение дистонии. На территории РФ зарегистрированы и используются следующие препараты: «Диспорт», «Ксеомин», «Ботокс». Действие препарата обратимо, поэтому инъекции необходимо повторять регулярно – примерно каждые 6–8 месяцев. Известны случаи длительного лечения, когда ботулотоксин вводился пациентам регулярно на протяжении 15–20 лет без каких-либо побочных эффектов.
Хирургическое лечение лицевого параспазма используется довольно редко, хотя оно может облегчить страдания пациентов, помогая избавиться от кривошеи и других дистоний [3]. Хирургическое лечение проводится на мышечном (миотомии) или невральном уровнях (например, пересекают веточку VII нерва к круговой мышце глаза).
Широкое распространение получил метод, называемый «стимуляция глубинных структур головного мозга» (Deep Brain Stimulation, DBS). Ее назначают в том случае, если лекарственная терапия, в том числе и ботулотоксин, не привела к улучшению состояния пациента.
Суть метода DBS состоит в том, что в определенный регион головного мозга пациента вживляются электроды. Специальный стимулятор передает импульсы заданной частоты и амплитуды, оказывая постоянное воздействие на нейрональные структуры головного мозга.
При синдроме Брейгеля стимуляции подвергается внутренняя часть бледного шара. Авторы одного из недавних исследований, изучавшие отдаленные эффекты глубинной стимуляции, отмечают, что эффект от ее проведения сохранялся у пациентов минимум в течение шести лет [6].
Применение DBS-терапии не исключает возникновения побочных эффектов. Имплантация электродов сопряжена с риском развития инфекции, их внедрение может вызвать кровотечение.
Реакция каждого пациента на передаваемые импульсы индивидуальна, в серьезных случаях могут появиться нарушения двигательной активности. Некоторые больные жалуются на депрессию или резкую смену настроения. Благодаря тому, что интенсивность импульсов можно регулировать, в большинстве случаев побочные эффекты можно минимизировать. Стимуляция глубинных структур головного мозга более эффективна для устранения симптомов оромандибулярной дистонии, чем при корректировке блефароспазма [6].
Немаловажным является проведение физиотерапии, способствующей лучшей реабилитации пациента, а также оказание больному психологической поддержки.
Случай из практики
15-летний мальчик жаловался на невозможность закрыть рот, напряженность мышц лица, частые непроизвольные моргания. В течение нескольких лет его беспокоили непроизвольные движения нижней части лица. Никакого лечения мальчик не получал и в целом ощущал себя здоровым.
Основываясь на истории болезни и симптомах, у пациента был диагностирован синдром Брейгеля. Других неврологических отклонений обнаружено не было.
Мальчику назначили «Ботокс», который вводили подкожно в мышцы лба, правую и левую глазные орбитальные мышцы, околоротовые мышцы, включая подбородочную.
Существенные улучшения наступили в течение недели, а терапевтический эффект инъекций сохранялся на протяжении восьми месяцев, после чего ботулотоксин был введен повторно [7].
1.Marsden C.D. Blepharospasm-oromandibular dystonia syndrome (Brueghel’s syndrome). A variant of adult-onset torsion dystonia? J Neurol Neurosurg Psychiatry. 1976. 39 (12): 1204-1209.
2.Fahn S., Bressman S.B., Marsden C.D. Classification of dystonia. Adv Neurol. 1998. 78:.1-10.
3.Тюрников В.М., Маркова Е.Д., Добжанский Н.В. Хирургическое лечение краниальной и цервикальной дистонии. Атмосфера. Нервные болезни. 2007; 3: 28-32.
4.Geyer L.H., Bressman S.B. The diagnosis of dystonia. Lancet Neurol. 2006; 5: 780–790.
5.Albanese A. (2006) Update on dystonia. Teaching course 1.2. 10th Congress of the European Federation of Neurological Societies (Glasgow Sept 2–5, 2006), pp. 1–17.
6. Reese R., et al. Long-term clinical outcome in Meige syndrome treated with internal pallidum deep brain stimulation. Mov Disord. 2011; 4: 691-8.
7.Sabesan T. Meige syndrome: a rare form of cranial dystonia that was treated successfully with botulinum toxin. Br J Oral Maxillofac Surg. 2008; 46(7): 588-90.8.
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.
Источник
Паралич мимической мускулатуры лица – симптомы и лечение
Паралич мимической мускулатуры лица — это отсутствие произвольных движений мимической мускулатуры, обусловленное поражением двигательных центров головного мозга, проводящих путей центральной или периферической нервной системы. То есть, это заболевание, при котором часть лица «не работает». Паралич мимической мускулатуры всегда связан с нарушением проводимости импульса по лицевому нерву (VII пара черепно-мозговых нервов).
Функции лицевого нерва
Лицевой нерв иннервирует (обеспечивает связь с центральной нервной системой) мимические мышцы, отвечающих за движение мышц лица и выражение всех наших эмоций.
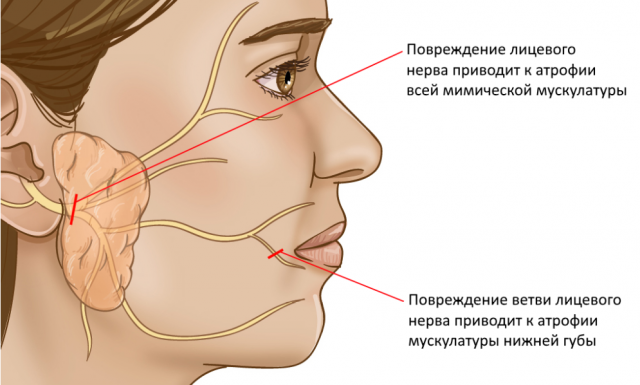
Лицевых нервов всего 2: правый и левый, каждый из которых отвечает за соответствующую половину лица. Лицевой нерв имеет пять ветвей: 1-я ветвь иннервирует мышцы верхней трети лица, 2-я и 3-я иннервирует мышцы средней трети лица, 4-я ветвь отвечает за движения нижней трети лица и 5-я ветвь приводит в работу мимическую мышцу шеи – m. platysma. Лицевой нерв единным стволом выходит из черепа через шилососцевидное отверстие пирамиды височной кости. Деление на ветви происходит в области околоушной слюнной железы.
Нарушение целостности нерва приведет к параличу мимической мускулатуры, которую он иннервирует. Соответственно, если повреждение нерва произошло в полости черепа, в канале височной кости и также до момента отхождения ветвей, то паралич проявится на всей половине лица, соответствующей стороне повреждения. Если же повреждена какая-то из ветвей или несколько ветвей лицевого нерва, то паралич возникнет только в тех зонах, где находятся мышцы, которые иннервируют данные ветви. Самая тяжелая степень паралича мимической мускулатуры – это повреждение лицевого нерва на уровне ствола.
Как проявляется паралич лица? Симптомы паралича лица
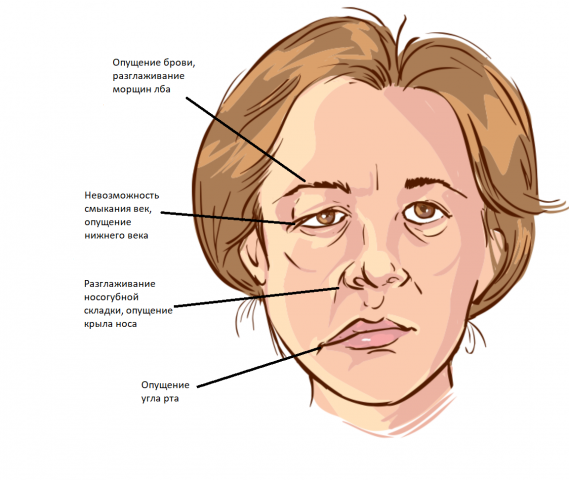
1) Нарушение дикции, произношение многих звуков дается с трудом, речь невнятная, за счет отсутствия тонуса круговой мышцы рта и мышц щечной области;
2) Трудности при приеме пищи, особенно жидкости;
3) Трудности при чистке зубов;
4) Не редко наблюдается слюнотечение;
5) Жалобы на отсутствие слезы, неполное смыкание век, что приводит к развитию кератита, конъюктивита, что может закончится потерей глазного яблока. В этом случае достаточно часто прибегают к блефарорафии (сшиванию век), при которой необходимо постоянное использовать глазные каплей и мази;
6) Так же может быть и обратная ситуация, при которой наблюдается постоянное слезотечение, связанное с отсутствием прилегания нижнего века к глазному яблоку;
7) Появление затрудненного носового дыхания в связи с тем, что мышцы носа не работают и формируется клапанный эффект.
Все вышеперечисленные симптомы значительно снижают качество жизни человека с данным диагнозом.
Причины развития паралича лицевого нерва:
- Доброкачественные и злокачественные новообразования мозга, что чаще всего связано с невриномами слухового нерва;
- Заболевания и новообразования среднего уха;
- Травмы и операции в височной области;
- Травмы и операции околоушной области, что нередко является ятрогенным осложнением при удаление плеоморфной аденомы околоушной слюнной железы;
- Злокачественные образования околоушной слюнной железы;
- Вирусные инфекции, в том числе и вирус герпеса человека;
- Идиопатические поражения – паралич Белла.
Лечение паралича мимической мускулатуры лица
Операции, проводимые при данном заболевании:
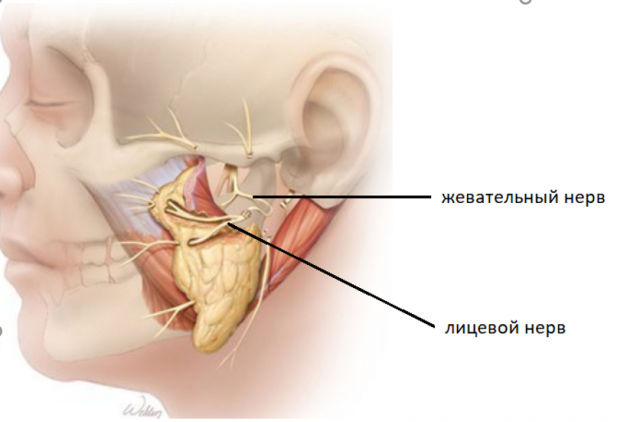
Нейропластика: жевательный нерв, подъязычный, кросс пластика, комбинация методов.
Данный метод подходит для пациентов с длительностью заболевания не более 1,5-2-х лет. Суть данного метода заключается в реиинервации лицевого нерва (к «неработающему» лицевому нерву подшивается нерв, который проводит импульс) другим двигательным нервом (как правило, используется жевательный нерв, либо подъязычный нерв). Операция проводится с использованием современной микрохирургии. Данная операция проводится в стационаре под наркозом и относится к высокотехнологичной медицинской помощи (ВМП). Волокна работающего нерва прорастают по лицевому нерву, таким образом импульс доходит до мимических мышц и они начинают сокращаться. Как следствие, появляются движения лица, восстанавливается определенный объем мимики.
Реабилитационный период занимает от 4-х месяцев до 2-х лет. В данном периоде необходимо строго выполнять рекомендации: ежедневная миогимнастика, миостимуляция, массаж.
| Иллюстрация нейропластики лицевого нерва с использованинем жевательной ветви тройничного нерва: |
 |
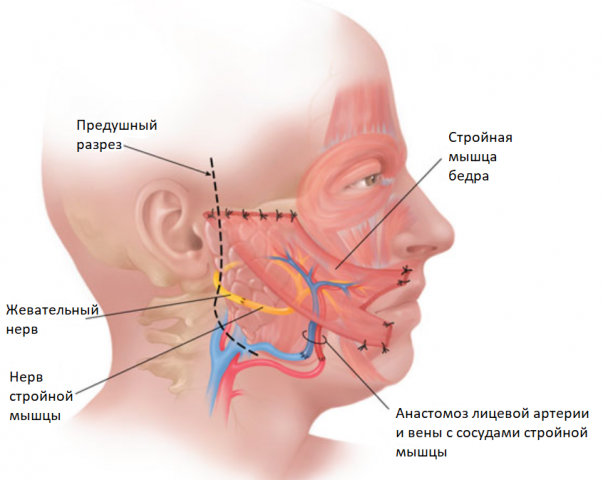
Аутотрансплантация мышцы (стройная мышца, широчайшая мышца спины)
Данный метод подходит для пациентов с длительностью заболевания более 1,5-2-х лет. Суть данного метода заключается в переносе мышцы с донорской зоны (стройная мышца – бедро, широчайшая мышца – спина) на лицо, при котором сосуды мышечного лоскута вшиваются в сосуды лица при помощи микроскопа. Таким образом, данный аутотрансплантат кровоснабжается и «приживается». Мышца реиннервируется через жевательный (либо подъязычный) нерв и кросс-нерв. Данная операция проводится в стационаре под наркозом, которая также является высокотехнологичной. Пересаженная мышца иммитирует сокращения мышц средней зоны лица, то есть появляется улыбка. В донорской зоне остается незаметный тонкий рубец, функция которого не нарушается.
Реабилитационный период занимает от 4-х месяцев до 2-х лет. В данном периоде необходимо строго выполнять рекомендации: ежедневная миогимнастика, миостимуляция, массаж.
| Иллюстрация аутотрансплантации стройной мышцы: |
 |
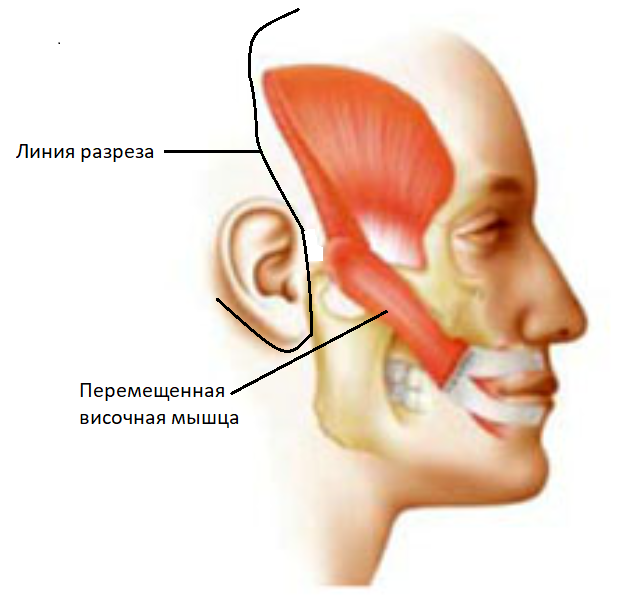
Аутотрансплантация мышц (височная мышца).
Данный метод подходит для пациентов с длительностью заболевания более 1,5-2-х лет.
Суть данного метода заключается в перемещении височной мышцы без нарушения ее кровоснабжения и иннервации в область средней зоны лица, с формированием носогубной складки. Данная операция проводится в стационаре под наркозом. При сокращении данной мышцы формируется улыбка. Также данным методом достигается симметрия лица в покое.
Реабилитационный период занимает от 4-х до 10-ти месяцев. В данном периоде необходимо строго выполнять рекомендации: ежедневная миогимнастика, миостимуляция, массаж.
| Иллюстрация транспозиции височной мышцы: |
 |
Статическая коррекция лица.
Суть данного метода заключается в перемещении и фиксации мягких тканей лица на больной стороне в симметричное положение относительно здоровой стороны. Результатом является симметрия лица в покое, движения не появляются (если данный метод используется отдельно, без сочетания с ранее описанными методами). При данной коррекции часто используются нити, сетки, фасции для дополнительной фиксации тканей.
Реабилитационный период занимает от 1-го до 6-ти месяцев.
При всех методах хирургического лечения разрезы проводятся, как при подтяжке лица, в волосистой части головы, по естественной складке в предушной области, за ушной раковиной. После таких разрезов не остается видимых рубцов. Донорская зона, вне зависимости от метода, функционально не несет потерь.
Результаты хирургического лечения паралича мимической мускулатуры лица
Результат данных операций (за исключением статической коррекции) проявляется не сразу. Как правило, результат проявляется через 4-8 месяцев — появляются первые слабые движения, которые постепенно усиливаются при обязательном соблюдении рекомендаций специалиста. Это связано с тем, что нервы прорастают заново, по данным литературы – до 1 мм в сутки. Сначала появляются ощущения в виде «прострелов», «бегающих мурашек» и тд. Это свидетельствует о росте нерва по ходу нервных волокон. Первые движения достаточно слабые, так как мышцы долгое время были без нагрузки, поэтому требуется время, чтобы для их функционального восстановления, при этом необходимо их постоянно рационально нагружать. Таким образом, реабилитация занимает очень важную ключевую роль в итоговом результате. И пациент должен быть готов к ежедневным занятиям и не моментальному результату.
Какие обследования необходимы перед операцией?
- Консультация нейрофизиолога;
- Электромионейрография (ЭНМГ) мимических и жевательных мышц;
- УЗИ мягких тканей лица;
- УЗИ и ангиография сосудов лица и донорской зоны (при аутотрансплантации мышц);
- Общая предоперационная подготовка.
Где проводят хирургическое лечение паралича мимической мускулатуры лица?
Специалистами отделения челюстно-лицевой и реконструктивной хирургии ФГБУ НКЦО ФМБА России совместно с отделением заболеваний уха разработана и внедрена в практику уникальная методика хирургического лечения пациентов с параличом мимической мускулатуры лица. Первые операции пациентам с данной патологией в России выполнены специалистами ФГБУ НКЦО ФМБА России — отохирургом, д.м.н. Хассаном Диабом и челюстно-лицевым хирургом Екатериной Орловой.
Здоровый человек редко задумывается насколько важна мимика и какую она играет роль в нашей жизни, особенно улыбка. Улыбайтесь чаще!
Источник