Онемение ног и рук
Онемение ног и рук
Кроме того, могут быть периодические приступы онемения и покалывания в силу наличия определенных проблем со здоровьем, такими как неврозы или приступ мигрени. Также эпизоды онемения могут быть во время приступов страха, обусловленных ожиданием событий, угрожающих жизни, и в таких случаях онемение обусловлено поверхностным дыханием и затрагивает, чаще всего, пальцы рук и область рта.
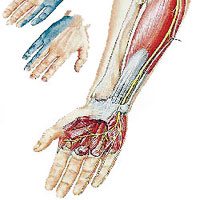
Онемение рук проявляется ощущением потери чувствительности в руках, часто такое состояние пациенты называют «заснувшими» руками. Онемение может сопровождаться ощущениями покалывания иголкой. Нередко такое онемение возникает после сна с руками под головой. Онемение кистей рук обычно вызвано наличием туннельного синдрома, при котором происходит компрессия срединного нерва. Чаще всего, запястный туннельный синдром обусловлен компрессией нерва в запястном канале. Кроме того, онемение рук может быть обусловлено травмами, переохлаждением или такими системными заболеваниями, как сахарный диабет. Если онемение рук сопровождается одышкой тошнотой, сердцебиением, то это может признаком острых, угрожающих жизни состояний и требует экстренной медицинской помощи.
Онемение в ногах является потерей чувствительности или ощущений в ногах, в результате нарушения связи между периферическими нервами и центральной нервной системы. Обычно онемение ног связано с нарушением кровообращения в нижних конечностях. Наиболее часто такое онемение возникает при сидении, скрестив ноги, в течение длительного периода времени. В таких случаях подъем, и ходьба могут через некоторый промежуток времени избавиться от онемения. Но онемение в ногах может быть и признаком серьезных повреждений нервных волокон вследствие механических факторов (грыжа диска, радикулопатия) или повреждения нервов вследствие соматических заболеваний.
Причины
Онемение может быть признаком широкого спектра заболеваний или состояний, при которых есть ограничение притока крови или повреждение нервов.
Временное онемение может быть связано с любой деятельностью, которая вызывает длительное давление на нерв (нервы), например, сидение со скрещенными ногами или езда на велосипеде на большие расстояния. Онемение может также возникать вследствие умеренной или серьезной ортопедической или сосудистой патологии, а также состояний и заболеваний, которые приводят к повреждению нервной системы. В некоторых случаях, онемение является симптомом опасного для жизни состояния, которое требует экстренной медицинской помощи.
Сердечно-сосудистые причины онемения
Онемение может быть вызвано нарушением (отсутствием) притока крови к определенной области из-за таких состояний, как:
- Артериовенозные мальформации
- Болезнь Бюргера
- Тромбоз глубоких вен (тромб в ногах может оторваться, что может приводить к легочной эмболии в легких, инфаркту, инсульту)
- Отморожения
- Заболевания периферических артерий (атеросклероз сосудов, при котором происходит сужение артериального русла).
- Синдром Рейно, при котором происходит стойкий спазм периферических сосудов и нарушается кровообращение в дистальных отделах конечностей. Спазм сосудов, как правило, провоцируется холодом или иногда стрессом.
Ортопедические причины онемения
Онемение может также возникать из-за наличия незначительных или серьезных ортопедических заболеваний, которые приводят к повреждению нервов:
- Хлыстовая травма шеи
- Переломы костей
- Синдром запястного канала
- Дегенеративные заболевания межпозвонкового диска
- Грыжа межпозвоночного диска
- Компрессия ущемление нерва
- Остеопороз
Неврологические причины онемения
Онемение в результате компрессии нерва или повреждение нервов может быть связано с такими заболеваниями, как:
- Алкоголизм
- Опухоли головного мозга
- Диабетическая нейропатия
- Энцефалит
- Отравление тяжелыми металлами, такими как отравление свинцом
- Гипотиреоз
- Рассеянный склероз
- Периферическая нейропатия
- Травма спинного мозга или опухоли
- Инсульт
- Системная красная волчанка
- Миелит
- Миелопатия
- Недостаток витамин В12
Онемения во время беременности
Беременные женщины сталкиваются со многими изменениями в организме, и онемение является одним из них. У некоторых беременных женщин развивается запястный туннельный синдром и, как полагают, это связано с задержкой воды в теле при беременности.
По мере развития плода происходит накопление жидкости в организме, ткани набухают, в том числе и в области запястья, возникает компрессия срединного нерва и развивается синдром запястного канала. Симптомы запястного туннельного синдрома более выражены в утренние часы, так как происходит накопление жидкости в организме в ночные часы. Как правило, синдром запястного канала беременных излечивается самостоятельно после родоразрешения.
Онемение у детей
Существует много причин, из-за которых дети могут испытывать онемение в различных частях тела. Нарушения питания, нехватка витаминов и минералов могут быть причиной онемения в нижних конечностях, это особенно характерно для нехватки для витаминов группы B. Спортивные травмы также могут быть причиной онемения. Поэтому, в детском возрасте необходимо внимание родителей к жалобам детей на онемение, которое длится более нескольких минут и может быть признаком повреждения связок, сухожилий или костных переломов. Нередко тревога в детском возрасте может быть источником онемения губ и лица.
Симптомы
Онемение обычно возникает вследствие нарушения кровообращения в определенной области или повреждения нерва. Нарушения чувствительности (онемение) может быть также результатом инфекции, воспаления, травмы и других патологических процессов. В большинстве случаев онемение связано с не опасными для жизни заболеваниями, но оно также может быть признаком инсульта или опухоли.
Онемение в конечностях часто ассоциировано с болевыми проявлениями или может сопровождаться другими нарушениями чувствительности, такими как жжение, покалывание. При инсультах также отмечаются двигательные нарушения и нарушения речи. В зависимости от причины, онемение может исчезнуть быстро, например онемение в руке, которое возникает когда человек спит, положив голову на руку, исчезает после нескольких движений рукой. Хроническое онемение ноги или руки в течение длительного периода времени, обычно указывает на определенный уровень повреждения нервов, например, вследствие сахарного диабета или рассеянного склероза. Хроническое онемение пальцев может быть связано с ущемлением нерва, как это имеет место при запястном туннельном синдроме. В любом случае, онемение, которое длится более нескольких минут, заслуживают внимания и обращения за медицинской помощью. А если у человека возникают онемение в области паха и нарушения функции мочевого пузыря и кишечника или есть признаки паралича, спутанности сознания, нарушения речи, то в таких случаях необходимо обращаться за экстренной медицинской помощью.
Симптомы, которые могут сопровождать онемение:
- Тревога
- Чувство жжения
- Частое мочеиспускание
- Увеличение онемение или покалывания во время ходьбы
- Зуд
- Боль в пояснице
- Мышечные спазмы
- Боль в шее
- Боль в других частях тела
- Ощущения покалывания иголкой
- Сыпь
- Повышенная чувствительность к прикосновениям
Ряд симптомов, сопровождающих онемение, может быть признаком серьезных состояний и это необходимо учитывать врачу, так как нередко требуется экстренная медицинская помощь и проведение необходимых лечебных манипуляций.
Это следующие симптомы:
- Заторможенность или кратковременная потеря сознания
- Затрудненное дыхание
- Трудности при ходьбе
- Головокружение
- Потеря контроля над произвольным мочеиспусканием или дефекацией
- Нарушения зрения
- Онемение в области головы, шеи спины
- Паралич
- Нарушения речи (дизартрия)
- Слабость
Диагностика и лечение
Врач на основании истории заболевания, изучения симптомов и физикального обследования назначает план обследования, который включает как инструментальные, так и лабораторные методы обследования.
Для лечения онемения, прежде всего, необходимо выяснить причину этого симптома. Если онемение связано с нарушением кровообращения, диабетом или рассеянным склерозом проводится лечение основного заболевания, как с помощью консервативных методов лечения, так и оперативным методом (например, при сосудистых заболеваниях). При ортопедических проблемах, например грыжи диска, остеохондроз лечение также может быть также как консервативным, так и оперативным (например, когда необходимо провести декомпрессию нервного корешка).
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Источник
Двигательная реабилитация при парезах, параличах.
Все многообразие повседневной деятельности человека строится на основе произвольных движений. Произвольное движение – разновидность высшей нервной деятельности, которая невозможна без точного восприятия положения тела и сегментов тела в пространстве, адекватного деятельности двигательного анализатора, и без соответствующей мотивации, то есть желания изменить положение тела или частей тела. На основании пространственного восприятия строится образ движения и синтезируется произвольное движение.
Травма позвоночника, спинного и головного мозга, а также различные заболевания центральной нервной системы, приводят к нарушению воприятия положения тела в пространстве и синтеза произвольного двигательного ответа, что приводит к утрате либо нарушению двигательной функции и социально-бытовой дезадаптации пациента.
СИМПТОМАТОЛОГИЯ ДВИГАТЕЛЬНЫХ РАССТРОЙСТВ
Паралич (плегия) – полная утрата мышечной силы и активных движений; или пареза – ослабления мышечной силы и уменьшения объема активных движений. Необходимо отметить, что западные коллеги предпочитают не пользоваться термином “парез”, единым термином “плегия” обозначают как частичные, так и полные параличи.
Паралич (парез) одной конечности носит название моноплегии (монопареза).
Параличи руки и ноги одноименной половины тела называют гемиплегией, односторонние парезы руки и ноги – гемипарезом.
Параличи обеих верхних или обеих нижних конечностей называют верхней или нижней параплегией; парезы верхних либо нижних конечностей – верхним или нижним парапарезом.
Паралич (парез) верхних и нижних конечностей – тетраплегия (тетрапарез), или диплегия (сочетание правостороннней и левосторонней гемиплегии).
Наличие и степень пареза устанавливаются на основании исследования объема движений и мышечной силы конечностей.
Центральный (спастический) паралич развивается вследствие поражения центрального мотонейрона и характеризуется:
1. повышением мышечного тонуса;
2. повышением сухожильных и периостальных рефлексов; исчезновением или снижением кожных рефлексов;
3. непроизвольными движениями, патологическими и защитными рефлексами.
Периферический (вялый) паралич развивается вследствие периферического двигательного нейрона и проявляется:
1. снижением или отсутствием мышечного тонуса;
2. снижением или отсутствием сухожильных, кожных и периостальных рефлексов;
3. мышечными атрофиями или гипотрофиями;
4. появлением фибриллярных или фасцикулярных подергиваний в различных группах мышц.
Заболевания и травмы головного или спинного мозга, сопровождающиеся центральным параличем, относятся к тяжелой неврологической или нейрохирургической патологии, обусловливающей инвалидизацию пациента.
Прежде чем начинать реабилитационные мероприятия, направленные на восстановление локомоторной функции, утраченной вследствие паралича или пареза, следует:
— оценить функциональные двигательные возможности больного,
— определить подвижность суставов и причины ограничения движений (в роли последних могут выступать контрактуры, высокая спастичность, отеки, триггерные зоны и пр.),
— уточнить наличие сенсорных нарушений, которые могут препятствовать успешному проведению реабилитационных мероприятий.
В связи с чем, лечение больных следует проводить по специально разработанным программам, включая соответствующий объем двигательных и силовых упражнений, а также упражнений по передвижению больного в пространстве, с учетом характера и степени тяжести двигательных нарушений.
Общепризнанно, что эффективность реабилитационных мероприятий зависит от ранних сроков начала реабилитационного процесса. В то же время, реабилитационная программа должна соответствовать конкретному периоду заболевания или травматической болезни, а также характеру течения патологического процесса.
Выбранный комплекс лечебно-реабилитационных мероприятий должен строго соответствовать конкретным задачам реабилитации.
В идеальном варианте, реабилитационная программа осуществляется круглосуточно. Процедуры, не направленные на решение конкретных задач, не только бесполезны, но и вредны, так как могут вызывать осложнения. Кроме того, негативно влияют на процесс реабилитации в целом. Различные клинические особенности двигательных расстройств требуют дифференцированных подходов к формам и методам восстановительного лечения.
Существует условное разделение сроков заболевания либо травматической болезни центральной нервной системы на острый, ранний и поздний период.
Хронологические рамки могут меняться, в зависимости от конкретной патологии.
Примерные временные рамки острого и раннего периодов – от одной-двух недель до месяца.
Основная концентрация сил и средств должна приходиться именно на острый и ранний периоды заболевания.
Для более адекватного выбора лечебно-восстановительных мероприятий выделяют следующие периоды.
-острый – до двух недель,
-ранний восстановительный – до двух месяцев,
-поздний восстановительный – от двух месяцев до года,
-резидуальный –один год и более.
ТБСМ (травматическая болезнь спинного мозга):
-острый период 5 – 7 дней,
-ранний от трех недель до месяца (формирование спастики);
-промежуточный до полугода (по некоторым авторам, до года);
В остром периоде заболеваний и травм, приводящих к параличам (парезам), наблюдаются не только к двигательные нарушения, но и нарушения жизненных функций и расстройства сознания.
Проводится, как правило, коррекция жизненных функций организма, осуществляется интенсивная терапия, которая включает комплекс лечебных мероприятий, направленных на нормализацию деятельности жизненно важных систем (сердечно-сосудистой, дыхательной), ликвидацию отека мозга, коррекцию метаболических расстройств.
Двигательная реабилитация в этот период в полном объеме затруднена либо невозможна: в острой фазе для жизни пациента может быть опасен даже поворот в постели.
Осложнения острого периода:
— возникновение трофических расстройств (пролежней),
— нарушаются функции дыхания и тазовых органов;
— не работает адекватно венозная система нижних конечностей,
Важно отметить, что в течение первых двух недель, как при инсульте, так и ТБСМ, денервации мышц не отмечается (Потехин Л.Д., 1994), следовательно, мероприятия, направленные на восстановление двигательной функции конечностей, необходимо начинать в первые две-три недели.
Объем мероприятий по двигательной реабилитации в остром периоде должен быть согласован с лечащим врачом и направлен на профилактику вышеуказанных расстройств.
Показана обработка кожных покровов тела пациента
Смена положения тела каждые два часа.
При поворотах тела пациента необходимо учитывать тяжесть клинических нарушений, возможность развитие коллапса.
Проводится массаж грудной клетки и дыхательная гимнастика.
Предусмотрена кровать со щитом и опорой для стоп с целью профилактики сгибательных контрактур в тазобедренных и голеностопных суставах.
Пассивные движения в паретичных конечностях осуществляются только в физиологических пределах, длительные непрерывные занятия нерациональны.
Полезны дважды в день пружинистые сгибания в голеностопном суставе (профилактика тромбоза глубоких вен).
РАННИЙ ПЕРИОД.
Стабилизируются основные жизненные функции, формируется спастический синдром. Закрепляется твердый отек, созревают мышечные уплотнения (триггерные узлы). Развивается укорочение мышц – в связи с чем важно акцентировать внимание на кисти и предплечье, мышцах лопатки, межреберных и икроножных мышцах.
В раннем периоде заболевания важную роль играют дифференцированные лечебно-активизирующие режимы. Пациент переводится в вертикальное положение (по возможности – занятия на ортостоле), расширяется объем активных занятий, проводится восстановление двигательных навыков. Показано лечение положением. При вертикальном положении больного парализованная рука на косыночной повязке (чтобы не растягивать дельтовидную мышцу и капсулу плечевого сустава), тутор либо ортопедическая обувь на голеностопный сустав –предупредить отвисание стопы. Необходим не только гидродинамический, но и структурирующий массаж (триггерные узлы, укороченные межреберные мышцы).
Предусмотрены строгие показания к массажу, особенно при патологии головного мозга.
Снижается роль пассивных упражнений, активные движения осуществляют в облегченном положении.
Для формирования движений в верхней конечности рекомендуются плавные движения с широкой амплитудой, на основании синергий – содружественных движений – сгибания и разгибания. Сгибание пальцев облегчается при сгибании руки в локтевом суставе и разгибании в лучезапястном. Разгибание пальцев облегчается при разгибании в локтевом суставе и сгибании запястья (упражнение “дай” – “возьми”).
Отличительной особенностью гемиплегии является то, что здоровая сторона более активна, она “обкрадывает” больную сторону, следовательно, питательные вещества и нервная энергия аккумулируются в мышцах здоровой конечности. Пациент привыкает выполнять бытовую работу здоровой рукой, больная рука становится еще более слабой. В данном случае наиболее результативен радикальный подход: здоровая рука прибинтовывается к телу, упражнения и вся бытовая работа выполняется больной рукой.
Навыки самообслуживания формируются следующим образом: вначале предметы быта адаптируются к двигательным возможностям руки (например, авторучка или черенок ложки наращивается бинтом для удобного захвата), по мере возможности предметы обихода меняются на обычные.
При инсульте, или другой патологии головного мозга, акцент осуществляется непосредственно на разгибание пальцев и супинацию кисти. Полезное упражнение – “постановка лапы”. Как только начинает формироваться схват, следует переходить на занятия с отдельными пальцами, не дожидаясь идеального схвата: так как пальцы имеют прямое корковое представительство; задерживаться на содружественных движениях, при патологии головного мозга, нецелесообразно.
При формировании ходьбы важно обеспечить готовность костно-суставного и сухожильно-мышечного аппарата, восстановить полный объем движений, устранить укорочения мышц и триггерные узлы, провоцирующие спастику.
Спастичность может усиливаться при опоре на подошвенную поверхность стоп, кожные покровы которых истончаются за время постельного режима. В связи с чем, необходимо укреплять кожу на стопах путем растирания, с дозированной нагрузкой, шерстяной тканью.
Обучение шаговому движению необходимо проводить с использованием синергии тройного укорочения (Байеса): при сгибании (скручивании) позвоночника происходит сгибание ноги в тазобедренном, коленном суставах и разгибание в голеностопном.
С целью коррекции отвисания стоп используется лыжи с грузами на пятках. Так как локомоция (ходьба) – циклический симметричный процесс, лыжи закрепляются на обеих ногах. С лыжами и противовесом на пятке маршировать на месте.
При гемиплегии, когда пораженная сторона отстает в шаге от здоровой, ритм ходьбы формируется за счет того, что здоровая нога подстраивается под больную.
Важно избежать формирования патологической ходьбы, типичной походки Вернике-Манна, для которой характерен подъем таза и круговое движение ногой. Перестраивать в дальнейшем неправильный двигательный стереотип значительно труднее.
Восстановление двигательных функций может быть достаточно продуктивным, так как двигательную активность пациента в промежуточном периоде не лимитирует, как правило, тяжелое общее состояние пациента. Но в идеальном варианте основные двигательные функции восстанавливаются в раннем периоде, в промежуточном происходит закрепление полученных навыков.
Данный период характеризуется стабильной неврологической картиной представленной патологии и, как правило, отсутствием активного регресса неврологического дефекта. Основным препятствием для восстановления или улучшения функций являются контрактуры суставов и спастический синдром.
При наличии твердого отека и триггерных узлов, провоцирующих спастику, показан структурирующий массаж, в ином случае – успокаивающий. Хороший эффект оказывает постизометрическая релаксация (ПИР) укороченных мышц, сочетание ЛФК с тепловыми процедурами и медикаментозным лечением (препараты, снижающие спастику и улучшающие кровообращение).
Незаслуженно забыты этапные гипсовые повязки: достигнутое положение конечности в суставе фиксируется гипсовой лонгетой; актуально, что на следующий день занятие начинается не с нуля, а с достигнутого ранее положения. В случае необходимости, назначаются препараты, снижающие тонус мышц паретичных конечностей (баклофен, сирдалуд, мелликтин, мидокалм).
При наличии неустранимых деформаций конечностей необходимо вовремя решить вопрос об ортопедической коррекции тех или иных деформаций: туторы, ортопедическая обувь, либо оперативное лечение. Критерием для оперативного лечения контрактур является отсутствие малейшего эффекта от комплексного консервативного лечения в течение одной-двух недель.
ТИПИЧНЫЕ ОШИБКИ, ПРИВОДЯЩИЕ К НЕГАТИВНЫМ РЕЗУЛЬТАТАМ ДВИГАТЕЛЬНОЙ РЕАБИЛИТАЦИИ
Любой метод лечения или процедура, в том числе и лечебная физультура, с равным успехом может помочь больному или нанести вред. Поэтому в основе назначения тех или иных факторов должна стоять конкретная лечебная задача.
Необходимо предостеречь от наиболее типичных ошибок, которые могут приводить к негативным результатам реабилитации, а также к снижению реабилитационного потенциала пациента:
Излишне ранняя и интенсивная лечебная гимнастика
Польза раннего начала двигательной реабилитации несомненна, однако физическая нагрузка, неадекватная соматическому статусу пациента, может повлечь негативные последствия. В связи с чем, начало и объем мероприятий двигательной реабилитации необходимо согласовывать с лечащим врачом, поскольку именно на нем лежит вся полнота юридической и моральной ответственности.
Недостаточный контроль за толерантностью к физической нагрузке. Необязательно использовать сложные приборы. Существуют простые варианты контроля, основанные на измерении частоты пульса, артериального давления.
“Ритуальные” процедуры. Имеются в виду назначения по какой-либо стандартной схеме, без учета индивидуальных особенностей пациента. Положительный эффект, в данном случае, может проявиться только случайно. Так, массаж при инсульте, назначенный по принципу “еще никому не повредил”, может вызывать активацию спастики с последующим ухудшением движений.
Лечение положением, по традиционным схемам, проводится 1 – 2 раза в день, продолжительностью до 1,5 – 2 часов. Однако профилактику контрактур необходимо осуществлять круглосуточно: эффективность двухчасовых укладок будет нулевая, если остальные 22 часа в сутки конечности будут находиться в неправильном положении.
Пассивная разработка: излишне длительная пассивная разработка бесполезна, тренируется в этом случае не пациент, а только сам инструктор. Движения слишком энергичные, особенно при вялых параличах, растягивают связочный аппарат; могут приводить к вывихам и разболтанности суставов. При спастических параличах энергичная разработка приводит к микротравмам мышц, возникает параартикулярная оссификация — формируются костные наросты в области суставов, сковывающие движения. Крайне вредны ротационные движения в суставах нижних конечностей, осуществляемые неспециалистом.
Идеомоторная гимнастика. Представление о движении без движения не только бесполезно, но и вредно. Пациент учится только представлять образ движения без непосредственного силового участия в реконструкции двигательного процесса, формируется так называемый “центральный спрутинг”.
Активные движения. Поскольку при спастических параличах атрофий нет, упражнения, направленные на увеличение мышечной массы, как правило, не показаны. При атлетической нагрузке на здоровые конечности будет обкрадываться больная сторона. Силовая гимнастика для спастичных мышц будет увеличивать и спастику. Например, при инсульте катерогически противопоказано накачивать бицепс и четырехглавые мышцы бедра.
Массаж. Необходимо конкретное назначение, преследующее строго определенные цели: важно указывать не только область массажа, но характер и вид воздействия (массаж структурирующий, гидродинамический, успокаивающий, точечный, рассасывающий и пр.), а также задачу (устранение мягкого отека, триггерных зон, мобилизация сухожилий и мышц и пр.).
Механотерапия. Работа на тренажерах предусматривает правильность выполнения упражнения, однако пациент может адаптироваться к выполнению упражнения за счет здоровой стороны или сильных мышц. Например, работа на велотренажоре может осуществляться только одной конечностью, или только за счет мышц-сгибателей, или исключительно мышцами-разгибателями – при наблюдении со стороны не всегда возможно понять, каким именно образом осуществляет движение конкретный пациент. Таким образм, внешне правильное упражнение может приносить больше вреда, чем пользы.
Комплексный подход. Помимо вышеизложенного, важную составляющую часть реабилитационного комплекса для данного контингента больных, является рациональное сочетание с другими методами лечения: разработка контрактур после целенаправленных физиопроцедур, на фоне адекватной медикаментозной коррекции.
Психическое и психологическое состояние пациента. Безусловно, что отсутствие контакта с пациентом по причине тяжелого психического заболевания является противопоказанием к рациональным методам лечения. Однако практически все пациенты, после тяжелых травм и заболеваний, погружаются в депрессивное состояние и пребывают в нем длительное время, до двух и более лет. Депрессия приводит к снижению физической работоспособности, а также мотивации. Попытки доказать депрессивному пациенту необходимость лечебной гимнастики малопродуктивны, однако конечный результат реабилитационных мероприятий полностью зависит от настойчивости пациента, сохранности воли и мыслительных способностей. Поэтому наиважнейшей задачей реабилитолога является формирование мотивации к восстановлению и развитию своих способностей в целом и двигательного навыка в частности.
Статья подготовлена на основании Методических рекомендаций для врачей, методистов и инструкторов ЛФК
Источник