- Диагноз «Цирроз печени» — что нужно знать?
- Структура статьи
- Что такое цирроз печени?
- Цирроз циррозу — рознь!
- Главное – установить и устранить причину цирроза печени!
- У цирроза печени есть свои стадии развития
- Цирроз опасен своими осложнениями
- Коварство болезней печени
- Когда нужно обратиться к врачу гепатологу?
- Сколько может прожить человек без печени?
- Может ли человек прожить без печени?
- Причины отказа печени
- Признаки отказа печени и способы лечения
- Трансплантация печени
- Показания и противопоказания к проведению
- Виды трансплантации и подбор доноров
- Осложнения трансплантации и прогноз
Диагноз «Цирроз печени» — что нужно знать?
Структура статьи
Что такое цирроз печени?
Цирроз печени – это стадия многих хронических заболеваний печени. Цирроз является следствием длительного повреждения клеток печени, в результате которого происходит замещение живой функционирующей ткани печени фиброзной рубцовой тканью. Нарушение нормального строения печени ведет к снижению способности печени выполнять свои функции и развитию ряда осложнений.
Цирроз циррозу — рознь!
Обычно люди считают, что если поставлен диагноз цирроза печени, то это приговор. Это далеко не всегда так. Существуют различные причины, формы и стадии цирроза печени. И в зависимости, главном образом, от причины болезни прогноз заболевания может быть различным. При некоторых формах цирроза устранение причины болезни приводит не только к прекращению прогрессирования, но и к восстановлению функции печени. Такие пациенты могут прожить долгую полноценную жизнь, даже если заболевание было диагностировано в очень молодом возрасте. Конечно, в тех случаях, когда причину болезни не удается устранить, а диагноз поставлен на самой поздней стадии (врачи называют это декомпенсированным циррозом), прогноз не благоприятен. В таких случаях может потребоваться операция пересадки печени.
Главное – установить и устранить причину цирроза печени!
Установление причины развития болезни является первостепенной задачей врача, так как позволяет в большинстве случаев устранить фактор, вызвавший заболевание, предотвратить прогрессирование цирроза и развитие осложнений. Наиболее частыми причинами цирроза являются алкоголь, вирусы гепатита В и С., а также нарушения обмена с отложением жира в печени . Реже встречаются аутоиммунные (аутоиммунный гепатит) и холестатические заболевания (первичный билиарный холангит, первичный склерозирующий холангит), наследственные заболевания с накоплением в печени меди (болезнь Вильсона-Коновалова) или железа (гемохроматоз), лекарственное поражение печени.
К полностью устранимым причинам поражения печени относится инфекция, вызванная вирусом гепатита С. В настоящее время медицина располагает безопасными и высокоэффективными лекарствами, позволяющими за короткий курс терапии полностью элиминировать вирус гепатита С из организма. Устранение вируса гепатита С даже на стадии цирроза печени приводит к предотвращению прогрессирования заболевания, к улучшению и восстановлению функции печени.
Для цирроза печени в исходе хронического гепатита В также есть эффективное лечение. Эту инфекцию невозможно полностью элиминировать из организма, но существуют лекарственные препараты, которые позволяют стойко подавлять инфекцию, стабилизировать заболевание, предотвращая его прогрессирование и развитие осложнений. В отличие от случаев цирроза печени, вызванного вирусом гепатита С, при наличии вируса гепатита В лечение противовирусным препаратом должно проводиться непрерывно на протяжении всей жизни.
Полное прекращение употребления алкоголя – основное лечение алкогольного цирроза печени, которое приводит к восстановлению печени, предотвращению осложнений. Поэтому прогноз при этом заболевании зависит не только от врача, но и в значительной степени от самого больного.
Есть некоторые формы цирроза печени, при которых успешно применяется лечение, направленное не на причину, а на механизм повреждения. Так, при генетически обусловленных заболеваниях печени мы не можем изменить генетику. Но, например, при болезни Вильсона-Коновалова поражение печени происходит вследствие избыточного накопления в ней меди, и выведение из организма меди специальными лекарственными препаратами приводит к восстановлению печени. Это одно из немногих наследственных заболеваний, имеющих очень успешное лечение. У таких пациентов цирроз печени диагностируется чаще в детском и юношеском возрасте. Без лечения они умирают в молодом возрасте. При условии же постоянной на протяжении жизни терапии препаратами, выводящими из организма медь, они живут полноценной жизнью (учатся, работают, рожают и воспитывают детей). При наследственном гемохроматозе цирроз печени развивается из-за избытка железа, поэтому удаление железа (простыми кровопусканиями) меняет прогноз болезни.
При циррозе печени в исходе аутоиммунного гепатита врачи действуют также на механизм поражения — подавляют патологические иммунные реакции с помощью кортикостероидных гормонов, азатиоприна и др. препаратов. Лечение позволяет остановить или существенно затормозить прогрессирование болезни. При первичном билиарном циррозе также возможно существенно замедлить прогрессирование болезни с помощью препаратов урсодезоксихолиевой кислоты.
У одного и того же пациента может быть две и более причин поражения печени. Например, вирусный гепатит может сочетаться со злоупотреблением алкоголем, обменными нарушениями или др. Очень важно установить и устранить все факторы, повреждающие печень. Это является залогом хорошего прогноза жизни больного.
У цирроза печени есть свои стадии развития
Врач при установлении диагноза цирроза печени, помимо причин повреждения печени, всегда оценивает степень активности болезни и тяжесть повреждения функции печени. В зависимости от тяжести нарушения функции печени выделяют три стадии, или класса цирроза печени:
- класс А — это полностью компенсированный цирроз (фиброз есть, но функции печени не нарушены).
- класс В — имеются начальные умеренные признаки нарушения функции печени (небольшое повышение билирубина, снижению уровня альбумина, небольшое скопление жидкости в животе, поддающееся лечению и др.).
- класс С – тяжелые нарушения (или выраженная декомпенсация) функции печени и наличие осложнений цирроза печени. У таких пациентов, как правило, есть желтуха, отеки, асцит, склонность к кровотечениям, нарушения сознания (печеночная энцефалопатия).
Понятно, что установление диагноза цирроза на стадии «класс А» более благоприятно для прогноза, но в большей степени прогноз зависит от возможности устранения причины повреждения печени. Так, например, при аутоиммунном, вирусном генезе заболевания, при болезни Вильсона –Коновалова успешное лечение возможно даже на поздних стадиях, и оно может приводить к компенсации цирроза печени (переход в класс А). В тех же редких случаях, когда лечение отсутствует или оказывается неэффективным (например, при первичном склерозирующем холангите, инфекции вируса гепатита дельта и некоторых др.) прогноз может быть не таким благоприятным и при исходном классе А цирроза.
Больные циррозом печени должны проходить регулярное обследование, включающее оценку функции печени и прогноза, для выбора адекватного лечения и профилактики осложнений.
Цирроз опасен своими осложнениями
Опасность для жизни у больных циррозом печени представляют осложнения. К основным осложнениям относят кровотечения, печеночную энцефалопатию и кому, асцит, а так же развитие рака печени.
Кровотечение. Фиброзные рубцы в печени сдавливают внутрипеченочные кровеносные сосуды, что приводит к повышению давления в сосудах, приводящих кровь в печень, и их расширению. Это называется портальная гипертензия. В расширенных портальных сосудах образуются мешотчатые выпячивания — так называемое варикозное расширение вен. Наиболее часто варикозное расширение вен наблюдается в пищеводе, желудке, прямой кишке. Разрывы таких сосудов приводят к тяжелым и опасным для жизни кровотечениям.
Наиболее опасны кровотечения из варикозно расширенных вен пищевода и желудка. Поэтому всем больным с диагнозом цирроз печени показано проведение эзофагогастродуоденоскопии (ЭГДС) не реже одного раза в год для уточнения наличия варикоза вен, оценки риска кровотечения и при необходимости проведения профилактического лигирования этих вен. Это небольшая операция, которая проводится через эндоскоп и заключается в сдавлении варикозных узлов с помощью латексных лигатур. Такая операция проводится экстренно в случаях кровотечения для его остановки, но при наличии риска кровотечения ее лучше проводить профилактически. Кроме того, большое значение имеет соблюдение определенной диеты. Врач может также порекомендовать прием лекарств, снижающих давление в портальных сосудах, а также устраняющих эрозии и язвы слизистой оболочки.
Печеночная энцефалопатия и кома. При прогрессировании цирроза нарушается способность печени обезвреживать токсические вещества. Головной мозг особенно чувствителен к воздействию токсических веществ, в первую очередь аммиака, образующегося в кишечнике вследствие переваривания белковой пищи (так называемые «азотистые шлаки»). В результате наблюдаются расстройства функции центральной нервной системы в виде снижения памяти, замедления реакций, сонливости, заторможенности, дрожания рук, нарушении координации и др. При прогрессировании энцефалопатии развивается опасное для жизни коматозное состояние.
Поэтому пациенты с циррозом печени должны проходить регулярное обследование, направленное на оценку наличия и степени печеночной энцефалопатии, назначение адекватного лечения. Больным рекомендуют придерживаться диеты с различной в зависимости от тяжести нарушения функции печени степенью ограничения употребления животного белка (в основном, красного мяса). Назначаются лекарства, устраняющие запоры и уменьшающие токсичность «азотистых шлаков», препараты, связывающие аммиак в крови, и др.
Асцит, отеки. Асцит означает скопление жидкости в брюшной полости. Асцит является следствием портальной гипертензии, а также снижением синтеза альбумина в печени. Одновременно жидкость может скапливаться в грудной клетке (в полости плевры), наблюдаются отеки. Наблюдаются увеличение живота, уменьшение количество мочи, одышка. Асцит может осложняться развитием инфицирования брюшной полости, нарушением работы почек и др. Врач назначает таким больным диету с ограничением соли, мочегонную терапию, в основе которой применение спиронолактона, препараты для профилактики бактериальной инфекции и других осложнений. Пациент должен избегать избыточного назначения мочегонных, массивного выделения мочи (более 2-2,5 литров в сутки), регулярно контролировать выделение жидкости, анализы крови и наблюдаться врачом.
Первичный рак печени — это злокачественная опухоль, которая, в отличие от метастазов в печень рака других локализаций, развивается непосредственно в ткани печени. Цирроз печени является предраковым состоянием. Наибольший риск рака печени у больных вирусным и алкогольным циррозом печени. После устранения причины цирроза печени риск развития рака печени уменьшается в десятки раз, но все-таки он остается.
Так как ранние стадии первичного рака печени имеют успешное лечение, все больные циррозом печени должны регулярно (не реже 1 раза в 6 месяцев) проходить обследование, включающее обязательное ультразвуковое исследование и исследование уровня онкомаркера печени – альфафетопротеина. В некоторых случаях требуются дополнительные исследования ( магнитно-резонансная томография и др.).
Коварство болезней печени
Многие заболевания человека могут протекать незаметно, без ярких проявлений. Но болезни печени отличаются особенно длительным бессимптомным течением, и в этом их коварство. В печени нет нервных окончаний, поэтому даже при наличии цирроза печени, она не болит. Желтуха развивается, как правило, уже на поздних стадиях цирроза. Поэтому болезнь зачастую выявляется при диспансеризации или при случайном обследовании уже на стадии цирроза, а не гепатита.
Необходимо знать, что первые проявления у всех разные, что зависит от причины и стадии заболевания. Часто это только слабость, повышенная утомляемость и дискомфорт в правом подреберье. Первыми проявлениями могут быть увеличение в объеме живота, отеки на ногах, то есть уже осложнения цирроза. Иногда это кожный зуд, кровоточивость из носа и десен, легкое появление синяков на коже, пожелтение склер глаз, боли в суставах, высыпания на коже и др.
Когда нужно обратиться к врачу гепатологу?
Для своевременной диагностики заболевания печени нужно обратиться к специалисту
- если беспокоит плохое самочувствие, причина которого не ясна
- если есть какие-либо из перечисленных выше проявлений болезни
- если Вы регулярно употребляете алкоголь
- если Вы болели желтухой или у Вас были операции, переливания крови, внутривенное введение наркотиков, татуировки (все это – факторы риска инфицирования вирусами гепатита)
- если Вы страдаете обменными нарушениями ( сахарный диабет , ожирение, подагра, высокий уровень холестерина)
- если при диспансеризации у Вас выявили отклонения в биохимическом анализе крови или маркеры вирусов гепатита
- если у Вас при ультразвуковом исследовании выявили увеличение печени
Источник
Сколько может прожить человек без печени?
Печень – крупнейшая железа позвоночных. Орган отвечает за функциональность кроветворной, пищеварительной и даже сердечно-сосудистой систем. Печень состоит из двух долей, одна из которых подразделяется еще на две доли.
У гепатологов и на различных форумах спрашивают, можно ли жить без печени? По словам специалистов, это невозможно. Человек вполне может прожить без одной почки, простаты и некоторых других внутренних органов, но печень – это важнейшая железа внешней секреции, без которой организм попросту не выживет.
Привести к отказу печени могут различные заболевания, в числе которых цирроз, жировой гепатоз, алкоголизм, гепатит, острый холецистит и пр. Рассмотрим подробнее функции, причины и симптомы отказа органа, а также выясним, в каких случаях показана трансплантации органа.
Может ли человек прожить без печени?

Еще в 1957 году доктор Куино предложил разделить орган на восемь сегментов. Сегмент представляет собой участок пирамидальной формы. Если рассматривать гистологию, то железа состоит из пластинок, гемокапилляров, желчных капилляров, центральной вены и так называемого перисинусоидного пространства Диссе.
Печень выполняет следующие функции:
- Обезвреживание токсических веществ различной природы. Речь идет об аллергенах, ядах, лекарственных метаболитах, продуктах распада алкоголя, гормонах, медиаторах воспаления, кетоновых телах, ацетоне, феноле, аммиаке, кетоновых кислотах.
- Насыщение организма энергией. В печени скапливается гликоген, который образовывается из глюкозы. Кроме того, печень снабжает организм другими питательными веществами, в числе которых аминокислоты, свободные жирные кислоты, молочная кислота и пр.
- Хранение запасов витаминов.
- Выработка различных фракций холестерина.
- Секреция желчи и желчных кислот, которые нужны для переваривания пищи.
- Синтез гормонов и печеночных ферментов.
- Обезвреживание непрямого билирубина, который весьма токсичен.
- Выработка белков и других элементов, необходимых для поддержания нормальной работы кроветворной и сердечно-сосудистой системы.
Как видно, печень выполняет очень много жизненно важных функций, соответственно, выжить без этого органа невозможно.
Еще в 1942-1944 годах нацисты, в том числе «доктор смерть» Йозеф Менгеле, проводили исследования на людях, в ходе которых изучали, может ли человеческий организм функционировать без железы и сколько он проживет. Если верить запискам и мемуарам Менгеле, то после полного удаления печени человек живет максимум 1-2 дня.
Причем практически сразу же после резекции (в течение нескольких часов) пациент впадает в кому.
Причины отказа печени
Развивается патология вследствие длительных нарушений в работе органа, либо же из-за различных шоков и интоксикаций. Уже на ранних этапах распознать декомпенсированную печеночную недостаточность не очень тяжело.
Спровоцировать отказ могут:
- Вирусные гепатиты. Наиболее опасными считаются гепатиты Б и Ц. Гепатит B сопровождается острым воспалительным процессом, и при несвоевременной помощи происходит разрушение гепатоцитов, развивается фиброз и цирроз. Гепатит Ц протекает менее ярко выраженно, однако, патология гораздо сложнее лечится и при несвоевременном лечении с вероятностью в 93% вызывает цирроз, онкологию и декомпенсированную печеночную недостаточность.
- Хронический алкоголизм. Если человек в день потребляет свыше 40-50 граммов спирта, и так продолжается свыше 5 лет, то вероятность отказа печени очень высока. И не стоит думать, что декомпенсированная недостаточность развивается только от водки. Даже пивной алкоголизм может привести к циррозу и печеночной коме.
- Радиационное излучение. У многих ликвидаторов ЧАЭС в течение нескольких недель или даже дней развивалась печеночная недостаточность с дальнейшим летальным исходом. Врачи это объясняют тем, что орган принимает на себя «основной удар» от радиации, ведь именно он фильтрует кровь. При радиоактивном излучении массово гибнут гепатоциты, и у человека стремительно развивается острая печеночная недостаточность.
- Острые интоксикации. Привести к гибели человека может отравление ядом бледной поганки, различными химическими соединениями и солями тяжелых металлов. Интоксикация с дальнейшим отказом печени может развиться даже от приема гепатотоксичных препаратов. Особенно опасны в этом плане цитостатики – лекарства, которые используют в ходе химиотерапии. Не менее вредны противотуберкулезные ЛС, антибиотики, психотропные вещества.
- Декомпенсированный цирроз печени.
- Остро текущие аутоиммунные заболевания, сопровождающиеся декомпенсированным аутоиммунным гепатитом.
- Наличие метастазов в печени. Такое явление называют еще вторичным раком.
- Запущенные заболевания гепатобилиарной системы. Опасны жировой гепатоз, острая форма холецистита, гнойные абсцессы печени и желчного пузыря, холангит склерозирующий и т.д.
Признаки отказа печени и способы лечения

Существует несколько форм болезни, самой опасной из которых является декомпенсированная печеночная недостаточность, или как ее называют в простонародье «отказ печени». Распознать данное заболевание относительно несложно.
Терминальной стадией недостаточности является кома. Перед тем, как человек впадает в кому, у него наблюдаются спутанность сознания, мышечные подергивания, сильные судороги, тремор конечностей. Также характерными признаками являются ригидность скелетной мускулатуры, носовые кровотечения, повышенная кровоточивость десен, неконтролируемое мочеиспускание, рвота с желчью. Кожа, глазные белки и слизистые оболочки приобретают желтый цвет. Наблюдаются сильнейшие боли в области правого подреберья и диспепсия.
Лечение печеночной комы предусматривает:
- Введение Преднизолона.
- Борьбу с гипоксией. Для этого применяются кислородные ингаляции и гипербарическая оксигенация.
- Применение методов для борьбы с интоксикацией, а также нормализация электролитного и кислотно-щелочного баланса. Могут применяться гемосорбция, плазмаферез, гемодиализ, УФО крови.
Прогноз при данном заболевании неблагоприятный. Если у человека глубокая кома, то летальный исход наступает примерно в 80% случаев.
Трансплантация печени
Показания и противопоказания к проведению
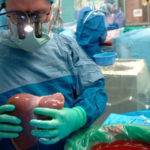
Помимо цирроза, показаниями к проведению являются острая печеночная недостаточность, онкологические заболевания гепатобилиарной системы, различные анатомические деформации железы, кистозный фиброз, запущенная форма вирусного гепатита Ц, гемохроматоз. Также пересадка является эффективнейшим методом лечения гепатоцеребральной дистрофии – болезни, при которой нарушается обмен меди, что ведет к поражению ЦНС и печени.
Пересадка органа может производиться, безусловно, не во всех случаях. По словам медиков, противопоказаниями к оперативному вмешательству являются:
- Пожилой возраст (старше 55-60 лет). Дело в том, что трансплантаты у пожилых людей приживаются намного хуже, нежели у молодых. Также медики выявили, что хуже переносят оперативные вмешательства мужчины, выживаемость среди женщин по неясным причинам несколько выше.
- Декомпенсированные заболевания сердца. Если серьезно нарушена функциональность ССС, то проводить трансплантацию смертельно опасно.
- Наличие метастазов в печени и других внутренних органах. Пересадка может спасти при раке, если пациент обратится на ранних стадиях онкологии, а при наличии обширного метастазирование хирургическое вмешательство не проводится.
- Почечная или легочная недостаточность.
- Отсутствие селезенки.
- Тромбоз воротной вены.
- Алкогольная энцефалопатия.
- Ожирение, которое сопровождается сахарным диабетом первого или второго типа.
- Хронические заболевания инфекционной природы, при которых наблюдается длительное персистирование инфекции в организме. Таковыми являются ВИЧ, туберкулез, СПИД, хронический хламидиоз и пр.
Перед проведением операции пациенту нужно пройти комплексную диагностику, чтобы врачи убедились, что у него отсутствуют какие-либо противопоказания к операции.
Виды трансплантации и подбор доноров
Пересаживать печень можно по-разному. Существует две основные техники – ортотопическая и гетеротопическая. В первом случае орган пересаживается в место, где он должен быть, то есть под диафрагму в область правого подреберья. Сначала удаляется больная печень и нижняя полая вена, и только потом на ее место устанавливается донорская железа.
Гетеротопическая техника предусматривает, что донорская печень пересаживается на место почки или селезенки. Данный тип оперативного вмешательства проводится гораздо реже. К тому же, гетеротопическая техника несколько хуже переносится пациентами.
При выборе донора врачи обращают внимание на несколько факторов. У пациента и донора должна совпадать группа крови и размер железы. Донорами могут быть:
- Труп со здоровой печенью. Как правило, выбираются люди, у которых зафиксирована смерть мозга.
- Родственник. Донором становится только кровный родственник, то есть мать, отец, дети, братья, сестры. Родственная трансплантация выбирается чаще. Для операции у донора не изымается орган целиком. Печень обладает способностью к регенерации, поэтому достаточно провести забор небольшого участка.
Осложнения трансплантации и прогноз
Осложнение развивается из-за того, что иммунная система человека воспринимает имплантат как чужеродное тело, и вырабатывает к нему антитела. Если эту реакцию не подавить, то донорская печень попросту погибнет.
Помимо отторжения, операция может вызывать:
- Первичную недостаточность. Бывает, что пересаженная железа не справляется со своими функциями. Тогда у человека развивается общая интоксикация и некроз. Если не провести повторную трансплантацию, человек впадает в кому и умирает.
- Внутренние кровотечения.
- Аутоиммунный гепатит.
- Желчный перитонит.
- Тромбоз воротной вены. Также не исключена закупорка печеночной артерии.
- Инфекционные воспалительные процессы. После пересадки возможны перитонит, инфекционная пневмония, грибковые заболевания, туберкулез и даже вирусный гепатит. Чтобы предотвратить данные осложнения, после операции больному нужно пропить антибиотики и противовирусные ЛС.
- Острый холецистит.
Прогноз при трансплантации печени зависит от того, как человек перенес оперативное вмешательство, и развились ли у него вышеперечисленные осложнения. Если произошло отторжение имплантата, то наступает кома и смерть в 80-90% случаев.
В случае, когда операция прошла нормально и донорский орган полноценно выполняет все свои функции, пациент может проживать даже несколько десятков лет и при этом оставаться трудоспособным.
Источник